Cómo el trasplante de células madre hematopoyéticas prolonga la vida
Autor: Cao Baoping, médico adjunto del departamento de linfomas del Hospital Beijing Shijitan, asociado a la Universidad Capital Médica. Revisión: Zhong Kaili, médico principal del Departamento de Linfomas del Hospital Beijing Shijitan, afiliado a la Universidad Capital de Medicina. Producción: Ciencia Popular China.
El trasplante de células madre hematopoyéticas es un método de tratamiento que consiste en reintegrar células madre hematopoyéticas provenientes de un donante en el cuerpo del paciente. Se considera un "proyecto de semillas" para la continuidad de la vida, ya que puede ofrecer esperanza de curación a pacientes con ciertas enfermedades del sistema sanguíneo, incluidos leucemia y linfomas. Este artículo desvelará el misterio del "trasplante de células madre hematopoyéticas".
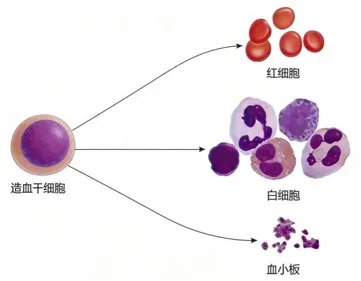
La médula ósea es nuestra principal "fábrica" de producción de sangre a partir del nacimiento, y las células madre hematopoyéticas encontradas en ella son consideradas las "semillas de la vida". Estas células madre hematopoyéticas son extremadamente escasas en el cuerpo, pero poseen la capacidad de auto-replicarse y diferenciarse. Las células sanguíneas en nuestro organismo, incluyendo glóbulos blancos, glóbulos rojos y plaquetas, se originan a partir de estas células madre, manteniendo así un número y función estables de las células sanguíneas maduras. El trasplante de células madre hematopoyéticas es esencialmente una cirugía de "reemplazo de semillas", donde se implantan células madre hematopoyéticas sanas (buenas semillas) en el cuerpo del paciente. Estas células madre se establecen en la médula ósea del paciente y reconstruyen su función hematopoyética e inmune, constituyendo un método de tratamiento que puede curar o incluso sanar enfermedades. El trasplante de células madre hematopoyéticas se denomina metafóricamente "ingeniería de semillas".
Esto nos lleva a hablar sobre la clasificación de los trasplantes. Según la fuente de las células madre hematopoyéticas, el trasplante de células madre se divide principalmente en dos grandes categorías: trasplante autólogo y trasplante alogénico. El primero utiliza células madre del propio paciente, lo que equivale a "producción y consumo propio"; la "semilla" proviene del propio paciente, siendo su principal ventaja la ausencia de reacciones de rechazo. Por otro lado, el trasplante alogénico utiliza células madre de otras personas y se puede subdividir en trasplante isogénico y alogénico. El trasplante isogénico se realiza solo entre gemelos idénticos, donde hay una coincidencia genética completa y el riesgo de rechazo es extremadamente bajo. En el trasplante alogénico, el donante puede ser un familiar o una persona no relacionada con una compatibilidad adecuada, siendo más seguro cuanto mayor sea el grado de coincidencia. También se clasifica según el sitio de recolección en trasplantes de médula ósea, de sangre periférica y de sangre de cordón umbilical.
La implantación también requiere un "avance inicial". Para garantizar el éxito del trasplante, necesitamos realizar trabajos de preparación previos, a los que llamamos "pretratamiento". Esto se refiere a que, antes del trasplante, el paciente debe recibir una dosis extremadamente alta de quimioterapia o radioterapia, un paso clave para preparar el camino para las "nuevas semillas". Los objetivos son: (1) eliminar al máximo las células tumorales restantes; (2) vaciar los "espacios" okupados por las células originales en la médula ósea, para dar paso a las "semillas" saludables; (3) suprimir el sistema inmunológico del receptor para facilitar la integración de las células del donante y prevenir la enfermedad injerto contra huésped (GVHD).
Dado que el pretratamiento tiene una función tan importante, ¿cómo se debe implementar? Los esquemas de pretratamiento son formas comunes de tratamiento contra el cáncer, que incluyen radioterapia, quimioterapia y medicamentos inmunosupresores, pero frecuentemente las dosis son más altas que en el tratamiento convencional. Se dividen en esquemas mieloablativos y no mieloablativos, dependiendo de si se elimina completamente el sistema hematopoyético del paciente. El primero es más potente y tiene una menor probabilidad de recaída, pero conlleva más complicaciones. El segundo es menos intenso, con menor tasa de complicaciones, pero mayor riesgo de recaída y rechazo.
Una vez que se establece la preparación previa, comienza el proceso de trasplante. Esto implica que las células madre hematopoyéticas, introducidas en el cuerpo del paciente, identifican y localizan el entorno de la médula ósea, combinándose para multiplicarse y diferenciarse. Este proceso se llama "homing" de las células madre. El homing es complejo, requiriendo la guía de moléculas de adhesión y la participación de células endoteliales de la médula ósea y del microambiente hematopoyético.
Durante el proceso de trasplante, se presentan ciertas complicaciones, principalmente relacionadas con el tratamiento previo y los cambios en el sistema. Estas complicaciones incluyen daños a órganos, infecciones severas, enfermedad injerto contra huésped, enfermedades secundarias, y un impacto en el crecimiento y desarrollo en pacientes pediátricos y adultos.
Los pacientes que se someten a un trasplante de células madre hematopoyéticas tienen inmunidad extremadamente baja y requieren ser ingresados en una habitación de flujo laminar para protección ambiental completa. Este ambiente estéril se logra mediante medidas para purificar el ambiente y gestionar personas y objetos.
Para determinar el éxito del trasplante, se observa la implantación de las células madre del donante en el paciente, evidenciada por la detección de diferentes marcadores genéticos.
El trasplante de células madre hematopoyéticas es un relevo de vida y una continuación de la esperanza. Tener una comprensión correcta, tratarlo científicamente y apoyar de manera activa es el mejor respeto que podemos demostrar hacia la vida.
© 2025 Tribu Salud.


